B型肝炎の症状と経過は?感染後どのように病態が進行するか解説
B型肝炎給付金の請求期限は
2027年3月31日です

監修 大西 亜希子 弁護士

B型肝炎ウイルスに感染するとどうなる?
B型肝炎ウイルスに感染すると、ウイルスが肝臓内で増殖していきます。
しかし、ウイルス自身が肝細胞を傷つけることは基本的にはありません。
実は、肝細胞が傷つく原因は、体の免疫反応にあります。
体の免疫機能は、増殖したB型肝炎ウイルスを認識すると、ウイルスを排除しようと攻撃します。
このとき、免疫機能はウイルスだけを攻撃することができません。そのため、肝細胞も一緒に傷つけてしまうのです。
免疫機能により肝細胞が傷つけられると、肝臓に炎症が起こります(肝炎の発症)。
B型肝炎ウイルスへの感染状態
B型肝炎ウイルスへの感染状態には、一過性感染と持続感染の2つがあります。
一過性感染
一過性感染とは、免疫機能によって感染から数ヵ月で体からウイルスが排除され、一時的な感染で終わることをいいます。
B型肝炎の一過性感染の場合、自覚症状がないままウイルスが体から排除され、治癒することも少なくありません(不顕性感染)。
ただし、20~30%の方は急性肝炎を発症し、そのうち1~2%の方は症状の重い劇症肝炎を発症します。
免疫機能が発達した思春期以降にB型肝炎ウイルスに感染した場合、一過性感染にとどまることがほとんどで、慢性化(持続感染)はしません。
しかし最近では、感染経路の多様化により、慢性化しやすい遺伝子型(ジェノタイプA)のB型肝炎が日本でも広まりつつあります。
そのため、急性肝炎発症後の経過には注意が必要です。
持続感染
持続感染とは、ウイルスが体から排除されないまま一定期間、感染状態が続くことです。
持続感染のほとんどは、出生時の母子感染や、免疫機能が未熟な乳幼児期の感染で起こります。未熟な免疫機能ではウイルスを認識・排除できないためです(免疫寛容期)。
持続感染の場合、多くの方は「無症候性キャリア」となります。
無症候性キャリアとは、B型肝炎ウイルスが体内に潜伏し続けているものの、肝炎を発症していない状態のことです。
無症候性キャリアのうち、約10~20%の方はB型慢性肝炎を発症します。
B型慢性肝炎は、長期化すると肝硬変、肝がんへと進行するおそれもあるため、注意が必要です。
B型肝炎ウイルスの潜伏期間
B型肝炎ウイルスに感染してから肝炎を発症するまでの期間の目安は、以下のとおりです。
| 感染状態 | 発症までの期間 |
|---|---|
| 一過性感染 | 1ヵ月~6ヵ月 |
| 持続感染 | 6ヵ月~ |
持続感染の場合、数年~数十年以上の潜伏期間を経て肝炎を発症するケースもあります。
B型肝炎ウイルスへの感染後の経過
B型肝炎ウイルスに感染し病態が進行した場合、一般的には以下のような経過をたどるとされています。
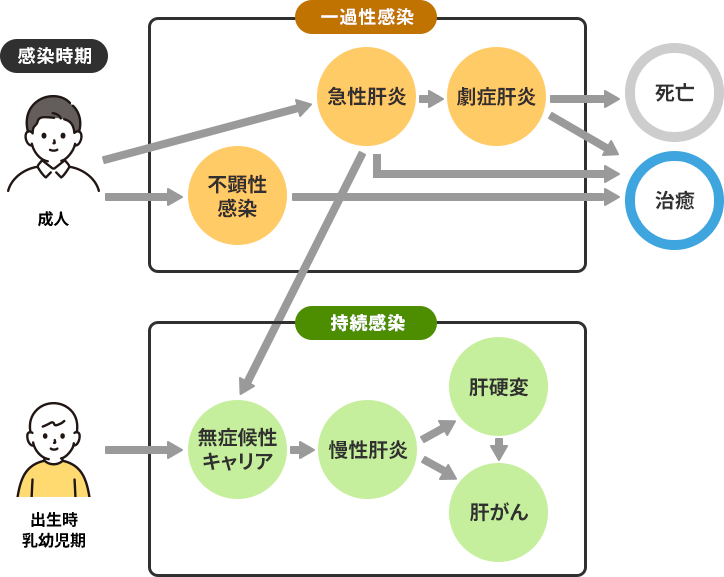
特に、B型肝炎ウイルスに持続感染した場合は、症状がなくても定期的な検査で肝臓の状態を把握し、病態が進行しないよう必要に応じて適切な治療を受けることが大切です。
B型肝炎の主な症状
B型肝炎ウイルスに感染したあと肝炎を発症した場合、以下のような症状が出ることがあります。
| 病態 | 症状の例 |
|---|---|
| 急性肝炎 |
|
| 慢性肝炎 |
|
- ※このほかの症状が出る可能性もあります。
それぞれ詳しく見ていきましょう。
急性肝炎・劇症肝炎
急性肝炎を発症すると、以下のような症状が出ることがあります。
- 発熱
- 関節痛
- 全身の倦怠感
- 食欲不振
- 嘔吐
- 悪心
- 褐色尿
- 黄疸 など
症状の重い劇症肝炎を発症した場合、肝細胞の破壊が進行して肝不全となり、これらの症状に加えて昏睡などの意識障害(肝性脳症・肝性昏睡)を引き起こします。
これは、肝臓で分解(代謝)できなくなったアンモニアなどの有害物質が血液中に高濃度で増加し、脳に到達してしまうためです。
なお、劇症肝炎を発症した場合、死亡率は極めて高いといわれています。
慢性肝炎
B型慢性肝炎を発症した場合、初期段階では軽い疲労感・倦怠感などが現れることもありますが、自覚症状はほとんどありません。
一方で、慢性肝炎が進行すると、以下のような症状が出ることがあります。
- 食欲不振
- 嘔吐
- 悪心
- 褐色尿
- 黄疸 など
場合によっては、急性肝炎と同様の強い肝機能障害(急性増悪)を引き起こすこともあります。
B型慢性肝炎から進行する可能性のある病態
B型慢性肝炎は長期化すると、肝硬変や肝がんへと病態が進行してしまう危険性があります。
そのため、肝硬変や肝がんを発症しないうちから、定期的に肝臓の検査を受けることが大切です。
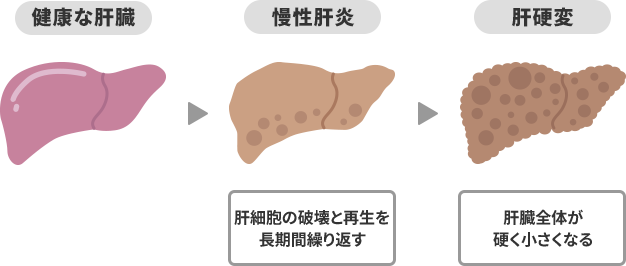
肝硬変
肝硬変とは、肝臓が硬く小さくなり、機能が著しく低下した状態です。
B型肝炎ウイルスによる炎症や肝機能障害が続くと、肝臓の細胞は破壊されたり、性質が変わったりします。
しかし、肝臓は再生力・予備能力が高いため、傷ついた細胞の再生や、残った細胞の能力を最大限に引き出すことで損傷をカバーしようとします。
このとき、残った細胞や再生した細胞の周りに線維組織の細胞が増えて、肝細胞のかたまり(再生結節)が作られ、肝臓はどんどん硬く小さくなっていくのです。
肝硬変の発生原因
日本における肝硬変の発生原因は、肝炎ウイルスへの感染によるものがもっとも多いとされています。
肝硬変全体に対し、B型肝炎ウイルス(HBV)による肝硬変は約2割、C型肝炎ウイルス(HCV)による肝硬変は約7割を占めます。
肝硬変の症状
肝硬変には、「代償性肝硬変」と「非代償性肝硬変」があります。
「代償性肝硬変」は、肝硬変の初期段階です。
正常な肝細胞がある程度残っており、破壊された肝細胞の働きを補うことで肝臓の働きもある程度保たれているため、多くの場合は自覚症状がありません。
一方で「非代償性肝硬変」は、予備能力の限界を超えて肝機能が悪化し、残された正常な肝細胞では、破壊された肝細胞の働きを補えなくなった状態です。
この状態になると、肝臓が正常に働かなくなるため、黄疸、むくみ、腹水などの合併症が現れます。
一度、肝硬変の状態になってしまうと、肝臓を元の状態に戻すことは難しいとされています。
ただし、「代償性肝硬変」であれば日常生活に支障をきたすことが少ないため、病態を進行させないことが重要です。
肝がん
肝がん(肝臓がん)とは、肝臓にできる悪性腫瘍の総称です。
肝がんは、大まかに以下のように分類されます。
| 種類 | 発生源 | |
|---|---|---|
| 原発性肝がん | 肝細胞がん | 肝細胞(肝臓を構成する主要な細胞) |
| 胆管細胞がん(肝内胆管がん) | 胆管細胞(肝臓で作られた胆汁を十二指腸へ運ぶ胆管) | |
| 混合型肝がん | 肝細胞・胆管細胞 | |
| 転移性肝がん | ほかの臓器からの転移 | |
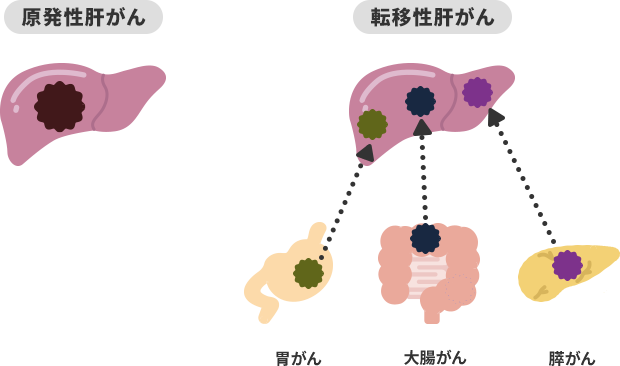
B型肝炎ウイルスに起因する肝がんは、「原発性肝がん」にあたります。
肝がんの発生原因
肝がんの発生原因となる肝炎には、以下のようにさまざまなものがあります。
- B型肝炎・C型肝炎などの「ウイルス性肝炎」
- お酒の飲みすぎによる「アルコール性肝炎」
- 生活習慣病による「非アルコール性脂肪性肝炎(NASH)」 など
肝がんの発生率がもっとも高いのはC型肝炎で、肝がん全体の70~80%を占めるといわれています。
これに対し、B型肝炎に起因する肝がんは全体の10%程度です。
しかし、ウイルス感染から慢性肝炎発症、肝硬変を経て発がんすることが多いC型肝炎に比べると、よりウイルス発がんの要因が強いと考えられています。
つまり、B型肝炎は無症候性キャリアや慢性肝炎から、肝硬変を経ずに肝がんへ移行する場合もあるということです。
なお、肝がんの発生率、死亡率は男性のほうが女性に比べて約3倍高いとされています。
肝がんの症状
肝がんの初期には、すでに慢性肝炎や肝硬変の症状が出ているケースがありますが、自覚症状がほとんどないことも少なくありません。
肝がんが進行すると、腹部にしこりや痛み、圧迫感などの症状が現れることがあるとされています。
B型肝炎の症状が出たときにすべきこと
万が一、気になる症状が出た場合などには、以下の対応をすることをおすすめします。
医療機関で検査を受ける
B型肝炎ウイルスに感染したかどうかわからないのであれば、まずは病院で検査を受けましょう。
B型肝炎ウイルスの検査は、全国のほとんどの医療機関で受けられますが、あらかじめ検査を希望される医療機関に問い合わせてみると安心でしょう。
なお、これまで解説してきたように、B型肝炎ウイルスに感染しても自覚症状が出ないケースも少なくありません。
そのため、まったく症状がなくても、一度は肝炎ウイルスの検査を受けることがとても大切です。
B型肝炎の医療費助成を申請する
国や各自治体では「肝炎総合対策」として、B型肝炎の検査や治療にかかる医療費を助成する制度を設けています。
そのため、状況に応じ医療費助成を申請することも検討するとよいでしょう。
たとえば、以下のような費用の助成を受けられる可能性があります。
- 肝炎ウイルス検査で陽性と判定されたあとの初回精密検査や定期検査にかかる費用
- B型慢性肝炎の治療(インターフェロン治療や核酸アナログ製剤治療など)にかかる医療費 など
対象となる方や、申請方法などについては、厚生労働省のホームページや、お住まいの自治体の窓口などで確認してみてください。
B型肝炎の給付金を請求する
B型肝炎ウイルスに持続感染していると診断された場合、給付金を請求できる可能性があります。
B型肝炎の給付金(特定B型肝炎ウイルス感染者給付金等)は、過去の集団予防接種等が原因でB型肝炎ウイルスに持続感染した方を救済するために、国から支払われるお金です。
受給要件に当てはまる方は、訴訟を提起し国と和解することで、病態に応じて50万円~最大3,600万円の給付金を受け取れます。
給付金について詳しくは、以下のページをご覧ください。
よくある質問
B型肝炎ウイルスに感染しても症状が出ないことはありますか?
あります。
特に、「無症候性キャリア」の状態では、体内にウイルスが存在し続けていても自覚症状がないことがほとんどです。
B型肝炎は治療すれば完治しますか?
急性肝炎の場合、特別な治療をしなくても自然治癒することもあります。
一方で、B型肝炎ウイルスに感染すると、体内のウイルスを完全に排除することは難しいといわれています。
そのため、定期検査での経過観察や適切な治療によって、慢性肝炎、肝硬変、肝がんなどへの進行を防ぐことがとても重要です。
まとめ
肝臓は、病気が進行するまで自覚症状が出にくく、気づいたときには重症化していることも多い「沈黙の臓器」といわれています。
B型肝炎ウイルスに感染した場合も、自覚症状が出ないことが少なくありません。
自覚症状がないまま慢性肝炎、肝硬変、肝がんへと進行するリスクもあります。
重症化を防ぐためには、病気の早期発見と継続的な検査・治療が何よりも重要です。
しかし、検査や治療には、経済的な負担が伴います。そのため、医療費助成の申請やB型肝炎の給付金を請求することも検討するとよいでしょう。
アディーレ法律事務所では、B型肝炎給付金の請求に関するご相談を無料で承っております。
「自分が給付金を受け取れる可能性があるか知りたい」という方は、お気軽にご相談ください。
弁護士からのメッセージ
お電話やフォームでもご相談、
ご予約をお受けしております
ご家族、ご遺族のお問合せも受け付けております







